Dr. Rafael Gamboa, Médico Veterinario
SI TU MASCOTA HA RECIBIDO UN DIAGNÓSTICO DE “CLOSTRIDIOSIS”…
Dr. Rafael Gamboa, M.V.
RESUMEN:
1.- Actualmente, la clostridiosis es tal vez la causa más común de vómito y diarrea en perros en Costa Rica.
2.- No es causada por parásitos sino por bacterias anaeróbicas del género Clostridium.
3.- No se puede prevenir ni curar con desparasitantes y hasta el momento no existe una vacuna.
4.- La bacteria produce esporas ultrarresistentes que contaminan el ambiente y persisten por años.
5.- Los perros se infectan al ingerir agua o alimentos contaminados, heces de animales, carnes crudas, huesos, tierra contaminada, etc.
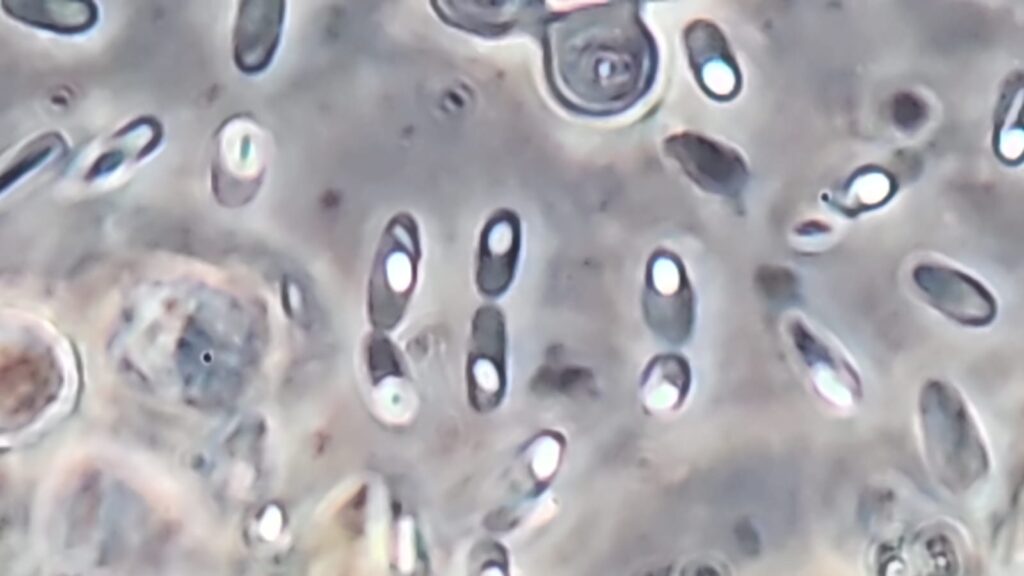
6.- Los exámenes de heces usuales, no detectan infecciones bacterianas sino solo parásitos, pero utilizando la técnica de Contraste de Fases, se puede obtener un diagnóstico presuntivo rápido y barato.
7.- El pronóstico de esta infección es usualmente muy bueno con una tasa de sobrevivencia del 98%.
8.- Los casos mortales son cuadros hiperagudos tan rápidos, que no dan tiempo de tratarlos. Los pacientes mueren por espesamiento sanguíneo, coagulación intravascular y trombosis masivas.
9.- La prevención se basa en evitar la ingestión de esporas en el ambiente, alimentos o instalaciones.
10.- La respuesta al tratamiento toma de 24 a 48 horas, pero la completa recuperación de 7 a 10 días. Algunos pacientes mejoran en 4 a 6 horas.
11.- Existe un riesgo moderado de transmisión al ser humano; se recomienda limitar el contacto y mucha higiene.
12.- Las reinfecciones son muy comunes con esta enfermedad, si no se toman las medidas preventivas del caso.
¿Qué es la Clostridiosis?
La “clostridiosis” es una infección causada por bacterias anaeróbicas (que crecen en ausencia de oxígeno) pertenecientes al género Clostridium. Este género incluye algunas de los microbios más letales del mundo, incluidos el C. tetani (causante del tétano); el C. botulinum (causante del botulismo).
El Clostridium perfringens fue descubierto en 1891 y se le reconoció como el causante de las gangrenas gaseosas. Sin embargo, para fines del siglo XX ya se le consideraba causa frecuente de “intoxicación alimenticia” en humanos y en 1992 se publicó su papel en la “enterotoxicosis de los perros”.
Esta bacteria produce más de 20 diferentes toxinas (poderosos venenos biológicos) tales como:
- Alfa toxina: Deshace las membranas celulares produciendo citotoxicidad, hemólisis, necrosis, agregación plaquetaria y aumento permeabilidad vascular.
- CPE o enterotoxina: Es una toxina del tipo “pore forming” (formadora de poros u orificios en la membrana celular) que finalmente producen la muerte de la célula.
- Toxina Epsilon: Es capaz de acumularse en cerebro y riñones; se le ha relacionado con cuadros neurógicos.
¿Es el Clostridium un parásito?
En la categoría de “parásitos” se incluyen por lo general solamente las lombrices (ancylostomas, áscaris, solitarias, etc.) y los protozoarios (amebas, giardia, coccidios). En los exámenes de heces usuales, no se evalúan infecciones bacterianas.
Los desparasitantes comunes que se usan en perros y gatos no sirven para controlar las infecciones bacterianas.
¿Cómo se contagió mi mascota?
Este tipo de bacterias producen esporas altamente resistentes en el ambiente, por lo que es fácil que se contaminen parques, comederos, bebederos, jaulas e instalaciones.
Las fuentes de contaminación más frecuentes incluyen:
- Ingestión directa de las heces de perros, gatos, bovinos, equinos, etc.
- Ingestión de agua de caños o acequias (contaminada por heces)
- Uso de dietas crudas (carne, pollo) o de huesos.
- Ingestión de tierra contaminada.
- Ingestión de insectos, reptiles, etc.
- Caminar mascotas en parques públicos contaminados y consiguiente lamido de patas.
- Contacto directo con otros perros por la tendencia a lamerse.
¿Exámenes de heces para bacterias?
En todos los laboratorios clínicos del mundo, las muestras de heces son evaluadas únicamente para “parásitos”. Solo si el médico lo solicita expresamente, la muestra será evaluada para infecciones bacterianas.
Sin embargo y desde hace más de 30 años, decidimos cambiar este “paradigma” científico y realizar un “examen doble” con las heces de nuestros pacientes: primero evaluamos la presencia de parásitos y a continuación -en todas las muestras- evaluamos algunas infecciones bacterianas.
Para poder visualizar bien la morfología y/o motilidad bacteriana, aplicamos una técnica especial denominada “contraste de fases”; de tal manera logramos “teñir” las bacterias con luz de manera muy rápida (en segundos), evitándose el uso de tinciones engorrosas.
Importante mencionar que todo diagnóstico basado en microscopía es de tipo “presuntivo”. Este diagnóstico se basa en que “si tiene plumaje de pato, camina como pato y hace cuack cuack, probablemente sea un pato (pero resulta que también podría ser un ganso…).
De tal manera cuando el reporte indica que se observaron “bacilos esporulados” o bacilos compatibles con Clostridium”, en realidad estamos simplificando una situación que es mucho más compleja, pues existen otras bacterias que lucen de manera similar, tales como Clostridioides difficile, Bacillus cereus y otras especies.
Solo por medio de pruebas tales como PCR, MALDI TOF, cultivos bacteriológicos/bioquímica bacteriana o identificación de toxinas específicas, se podría obtener un diagnóstico científico etiológico.
Sin embargo, este tipo de pruebas son adecuadas para la investigación científica, pero no tanto para la práctica diaria del “diagnóstico y tratamiento”, pues los médicos clínicos ocupamos un diagnóstico inmediato.
No podemos darnos el lujo de esperar días por el resultado de pruebas sofisticadas, pues un retraso en el inicio del tratamiento podría ocasionar un aumento en la mortalidad de nuestros pacientes.
En 30 años de ejercicio profesional, hemos atendido miles de pacientes basándonos en este tipo de diagnóstico, obteniéndose una tasa de éxito terapéutico de alrededor del 98%.
Muchos de estos pacientes eran de 2ª o 3ª opinión y habían sido vistos en otras clínicas, donde se les practicaron muchos tipos de exámenes (ultrasonidos, bioquímicas, etc.) y se les aplicaron terapias diversas sin que se obtuviera ni un diagnóstico ni una curación definitiva.
Resulta paradójico que después de gastar sumas que oscilan entre los 250 y los 600,000 colones sin resultados favorables, se logra que dichos pacientes mejoren en 24 a 48 horas y a un costo muchísimo menor…
No toda bacteria “entero-patógena” puede ser diagnosticada por microscopía; este método solo es útil con bacterias “con una morfología y/o motilidad particular” tales como a) Organismos Similares a Campylobacter b) Organismos Similares a Brachyspira y c) bacilos compatibles con Clostridium.
La microscopia no es útil para el diagnóstico de bacterias como Salmonella, E. coli, Listeria y muchas otras, pues tienen una forma y una motilidad similar a la de la flora intestinal.
¿Puede morir mi perro por una clostridiosis?
Si se diagnostica y trata a tiempo, la clostridiosis tiene un pronóstico muy favorable y en nuestra experiencia obtenemos una elevada tasa de curación de alrededor del 98%.
Los casos mortales se deben a una evolución hiperaguda de la enfermedad que simplemente no nos da tiempo de tratarla. En algunos de estos casos hemos observado un fenómeno de CID (coagulación intravascular diseminada), la producción masiva de coágulos, bloqueos vasculares y las hemorragias consiguientes.
Los pacientes muestran signos de ACV (accidente cerebro vascular o “derrame cerebral”) infartos y trombosis mesentérica o pulmonar. En humanos se menciona la “Pigbell disease” o enteritis necrotizante.
¿Qué pasará con mi mascota después de iniciado el tratamiento?
La respuesta inicial toma de 24 a 48 horas, púes los antibióticos no son “mágicos” y les toma su tiempo controlar la infección; sin embargo, algunos pacientes mejoran en 6 a 8 horas (i.e. mejor estado de ánimo o que dejan de vomitar).
No obstante, la recuperación completa se produce en 7 a 10 días, debido al extenso daño al epitelio intestinal que producen las toxinas del clostridium.
Curiosamente algunos pacientes pasan de la diarrea aguda a la “constipación”, y es común que muchos clientes reporten que “mi perro dejó de defecar desde que lo medicaron”.
Esto es normal y se debe a que la regeneración de millones de células intestinales dañadas toma su tiempo… Es como si el intestino pusiera un rótulo de “cerrado por reparaciones”. Pero si para el cuarto día el paciente no defeca, es importante realizarle un enema acuoso.
Durante el período de convalecencia es conveniente dar solo alimento seco por al menos 3 meses, aunque muchos clientes suministran caldos de pollo y yogurt para estimular la recuperación del apetito (la clostridiosis produce “asco” a la comida por las náuseas y dolor).
Están indicados el uso de dietas altas en fibra (que no le gustan al clostridium) y de probióticos (como el yogurt o productos comerciales).
Ocasionalmente hemos tenido pacientes que van a requerir un tratamiento mucho más prolongado que los 8 días usuales; uno de estos -un French poodle- requirió tratamiento por 3 meses seguidos.
Algunos casos de clostridiosis pueden acompañarse de infecciones simultáneas por otros agentes patógenos tales como Leptospira, Campylobacter y Helicobacter heilmannii, cuyo diagnostico requeriría de exámenes adicionales.
Pacientes complicados…
Un pequeño porcentaje de los pacientes afectados de clostridiosis, van a requerir medidas adicionales al tratamiento con antibióticos, incluyendo exámenes de sangre y terapia de líquidos (usualmente sueros intraperitoneales)
Un fenómeno observado con bastante frecuencia es el de la hemoconcentración, donde sube mucho el porcentaje de glóbulos rojos y la sangre se espesa a niveles peligrosos (arriba del 55%). En casos letales observamos hematocritos de hasta el 80%…
Síntomas típicos de clostridiosis:
Anorexia, vómito, flatulencia, decaimiento, dolor abdominal leve, heces fétidas con diarrea o alteraciones en el color y consistencia de las heces, tales como:
- Diarrea líquida que al inicio puede ser amarilla, verdosa o café y eventualmente evoluciona a disentería (diarrea con sangre).
- Diarrea gelatinosa sanguinolenta.
- Diarrea negra (tipo melena).
- En los casos más leves se producen alteraciones menores como heces no formadas, pastosas y húmedas.
Cuadros clínicos atípicos…
- Neuropatías:
Con alguna frecuencia atendemos pacientes con síntomas de tipo neurológico, tales como convulsiones, ataxia y parálisis, los cuales se resuelven rápidamente con el tratamiento usual de clostridiosis.
Aunque la toxina epsilon del Clostridium perfringens ha sido reportada como causa de neuropatías en grandes felinos y otras especies, no hemos visto reportes de esta toxina en caninos, por lo que no podemos afirmar que esa pudiera ser la causa.
También existe la posibilidad de que la infección crónica por esta bacteria produzca una fuerte tendencia a la aparición de cuadros tipo ACV (accidente cerebro vascular o derrames) causada tal vez por el espesamiento sanguíneo, que con frecuencia se observa durante esta infección (hemoconcentración progresiva con hematocritos de hasta 80% en casos letales)
- Vomito sin diarrea.
Ocasionalmente atendemos pacientes con un cuadro de vómito primario, sin diarrea o alteraciones de las heces, los cuales también responden muy bien a la terapia contra clostridiosis.
- Lamido perianal
El lamido de la zona perineal es un síntoma de color colónico en perros; después de descartar infecciones de los sacos anales y parásitos diversos, la clostridiosis debe incluirse en el diagnóstico diferencial para ésta sintomatología.
- Pérdida peso progresiva:
Algunos pacientes positivos a clostridiosis pero sin presentar vómito ni diarrea, muestran una pérdida progresiva de peso que se corrige al tratar esa enfermedad.
- Enfermedad hepática.
Ocasionalmente hemos encontrado pacientes con un aumento de ALT y AST (marcadores de daño hepático) que salen positivos a “clostridiosis” en el examen de heces y mejoran con la terapia anti-clostridium.
En la literatura médica hay reportes ocasionales de “hepatitis” y hepatitis enfisematosa en caninos causadas por esta bacteria.
En humanos se reportan abscesos hepáticos y hepatitis enfisematosa por C. perfringens.
En avicultura se mencionan casos “inusuales” de hepatitis necrotizante y en ganado se habla de una hepatitis clostridial asociada a Fasciola hepática.
¿Hay riesgo de transmisión al ser humano?
En los USA se reportan 1 millón de casos anuales de intoxicación alimenticia por C. perfringens. En Costa Rica se dio un brote en un hospicio de ancianos, donde dos viejitos perdieron la vida en menos de 12 horas de ingerida la cena contaminada y otro brote en una penitenciaría.
En general no se considera que la transmisión de mascotas enfermas a sus dueños sea de alto riesgo, pero es preferible tomar las medidas sanitarias del caso, no dormir con las mascotas hasta que se recuperen y desde luego no besarlas…
Los cuadros asociados a la infección por Clostridium perfringens en humanos son:
- Enteritis necrotizante o Pigbell.
- Intoxicación alimenticia o enterotoxicosis.
- Diarrea no “alimenticia”
- Enterocolitis
No obstante, el diagnóstico de Clostridium perfringens en humanos no pareciera algo común en nuestro país (a pesar de la elevada frecuencia en animales) y no se incluye en la batería de exámenes de PCR para enteropatógenos humanos tales como Filmarray, Biofire.
¿Se estará dando un sub-diagnóstico de ésta infección en el país?
¿Realmente se curan las mascotas con clostridiosis?
Con esta enfermedad hemos observado una elevada tasa de curaciones, pero también de supuestas “recaídas y reinfecciones”, pues aparentemente no se genera una respuesta inmunitaria protectora.
Las reinfecciones son mucho más frecuentes que las recaídas, debido a que la bacteria es ubicua en el ambiente. Las recaídas por “resistencia bacteriana” son poco comunes.
Las esporas de C. perfringens resisten la temperatura de ebullición de 100°C y solo temperaturas de 120° las destruyen por completo; resisten la mayoría de los desinfectantes como amonio cuaternario, carbolina, cloro y yodo. Se sabe que cloro al 12% es efectivo, pero no es práctico pues a esa concentración resulta muy cáustico y peligroso.
Se han encontrado esporas viables de Clostridium en ánforas con miles de años de antigüedad.
Esta notable resistencia de las esporas podría explicar la altísima incidencia de esta bacteria a nivel local e internacional. En algunas publicaciones se determinó que hasta el 85% de caninos resultaron positivos o portadores de C. perfringens.
El uso de agua y jabón es de especial importancia dado que no se pueden eliminar las esporas con desinfectantes.
La presencia de bacilos compatibles con clostridium no necesariamente indica la necesidad de tratamiento. Es debe reservarse solo para pacientes con síntomas clínicos evidentes, incluida la pérdida de peso, el tenesmo, colitis, flatulencia, borborigmos, vómito crónico, heces anormales (color o consistencia).
Los casos subclínicos se deberían manejar por medio de la dieta y el uso de probióticos.
Aún no sabemos todo lo que se debiera sobre la clostridiosis…
El conocimiento científico es dinámico y cambiante a lo largo del tiempo; nunca podemos asumir que “ya lo sabemos todo” pues nuestros conocimientos actuales son deficientes.
Es fácil entender que hoy sabemos mucho más que hace 100 años, pero a veces olvidamos que dentro de 100 años verán nuestro conocimiento como “primitivo” y deficiente.
Es como una barrera móvil en una carrera: cada día la barrera la barrera avanza un poco más, dejando detrás está lo que ya sabemos y quedan por delante lo que está por descubrirse…
Algunos conceptos sobre los que tenemos muchas dudas incluyen los siguientes:
- ¿Intoxicación alimenticia o infección?
En nuestra experiencia, la clostridiosis se comporta más como una enfermedad
infecciosa transmitida por contaminación ambiental, que como una “enterotoxicosis” o intoxicación alimenticia transitoria. ¿Por qué pareciera no suceder lo mismo en humanos, al menos en Costa Rica?
- ¿Por qué no genera inmunidad?
Como mencionamos antes, las recaídas son frecuentes en ésta enfermedad, lo que nos hace preguntarnos ¿Por qué esta infección no genera inmunidad?
- ¿Relación con las colitis crónicas del humano?
Viendo la gran cantidad de perros con “colitis” que produce la clostridiosis, nos preguntamos cuál podría ser el posible rol del C. perfringens en las colitis crónicas del ser humano. En MedLine no aparecen asociados ambos términos (colitis y C. perfringens).
- No pareciera una simple disbiosis…
Un elevado porcentaje de los Médicos Veterinarios en Costa Rica, consideran que los cuadros de gastroenteritis hemorrágica o de diarrea crónica en caninos, se deben a una simple “disbiosis” o desbalance entre gérmenes benéficos y patógenos.
Sin embargo, la rápida mejoría de cientos de pacientes en 24 a 48 horas, no pareciera indicar que su origen es una simple disbiosis.
- No solo la enterotoxina produce diarrea y enfermedad…
Se han reportado más de 20 toxinas producidas por C. perfringens. No se puede asumir que solo la exotoxina es la responsable de la patogenicidad de ésta bacteria.
- ¿Toxina épsilon en caninos?
La neurotoxina épsilon se ha identificado como la causa de neuropatías en grandes felinos y otras especies; si esta toxina es relevante en perros y gatos no ha sido determinado exhaustivamente.

Hi, this is a comment.
To get started with moderating, editing, and deleting comments, please visit the Comments screen in the dashboard.
Commenter avatars come from Gravatar.